Ekspertsykehuset
For mye jern? Er det så fali' da?
Vi har hørt og sett reklamen «har du tatt for mye Møllers tran?» Og med det mener vi at en ikke kan få for mye av den sunne tranen, og hvis vi tar mer enn anbefalt, blir vi ekstra spreke, sterke eller kloke.

"Gold is for the mistress — silver for the maid —
Copper for the craftsman cunning at his trade.»
«Good!» said the Baron, sitting in his hall,
«But Iron — Cold Iron — is master of them all."
― Rudyard Kipling
Barn som trenger blodtransfusjoner
Jern er det metallet som er det er mest av på jorden, men på tross av det er jernmangel den vanligste mangelsykdom både i vår vestlige del av verden og i utviklingsland. Jern er et viktig sporstoff i dannelsen av røde blodlegemer.

OVERLEGE: Anne Grete Bechensteen, Seksjon for barnekreft og blodsykdommer, OUS. Foto: Privat.
Når jernmangelen får utvikle seg, vil blodprosenten (hemoglobinnivået) falle, og barnet kan få anemi. Vi ser dette faktisk ikke så sjelden hos barn, og det er da viktig med riktig og nok tilskudd av jern.
Men er det med jern som med Møllers tran – at en blir sprekere og sprekere dess mer jern en får?
Nye pasienter med ny type blodsykdommer
Hos en del pasienter med sjeldne blodsykdommer er situasjonen faktisk helt motsatt!
I løpet av de siste årene med økt innvandring og spesielt flyktningstrømmen fra deler av Afrika og Asia, har vi fått en gruppe pasienter med en ny type blodsykdommer.
Og her er for mye jern oftest faktisk det største problemet!
Foto: Shutterstock.
Noen barn har nemlig en medfødt tilstand, eller med fine ord, en konstitusjon, som fører til anemi i tidlig levealder. Noen kan være født med anemien, andre utvikler den i løpet av de første leveår.
Det er flere typer av slike medfødte anemier, og de har alle sine særegne karakteristika – hver med sin hyppighet, sine spesielle behandlinger, følgetilstander, komplikasjoner, utfordringer, behov for overvåkning, oppfølging og kontroll.
Noen konstitusjonelle anemier er mer utbredt i spesielle etniske grupper, andre har en nokså lik fordeling uavhengig av etnisitet.
Hemoglobinsykdommene
De røde blodlegemene er celler som gjør at blodet vårt er rødt. De røde blodlegemene inneholder masse hemoglobinmolekyler, og de transporterer surstoff (oksygen) til hele kroppen.
Sykdommer i hemoglobinmolekylet, også kalt hemoglobinsykdommene, er arvelige sykdommer som oftest oppdages i løpet av det første leveåret. Sykdommene er utbredt i befolkning med opphav i Afrika og Asia, Sør-Europa og Midtøsten, men nærmest ikke å se hos etnisk norske.
Hvis tilstanden forblir uoppdaget, vil barnet bli blekt og slapt, vokse lite, utvikle seg dårlig, og blodprosenten kan bli veldig lav. Vi har faktisk fått henvist barn med spørsmål om vekst- og utviklingsforstyrrelse, hvor det viser seg at årsaken til dette er rett og slett en uoppdaget anemi.
Blodoverføringen
Ved disse sykdommene klarer ikke kroppen å lage friske røde blodlegemer, og barna vil i løpet av kort tid etter fødselen bli avhengig av å få blodoverføringer.
Barna vil etter hvert trenge regelmessige blodoverføringer, og det er ganske vanlig å få blodoverføringer en gang i måneden.
Vi har bestilt blod til pasienten på forhånd, slik at vi vet hvor mye blod pasienten trenger hver gang. Blodbanken på Ullevål sykehus får nemlig en blodprøve av pasienten dagen før blodoverføringen skjer, og ut fra det kan de finne trygt og sikkert og riktig passende blod fra sitt lager, og vi kan også regne ut hvor mye blod de skal få.
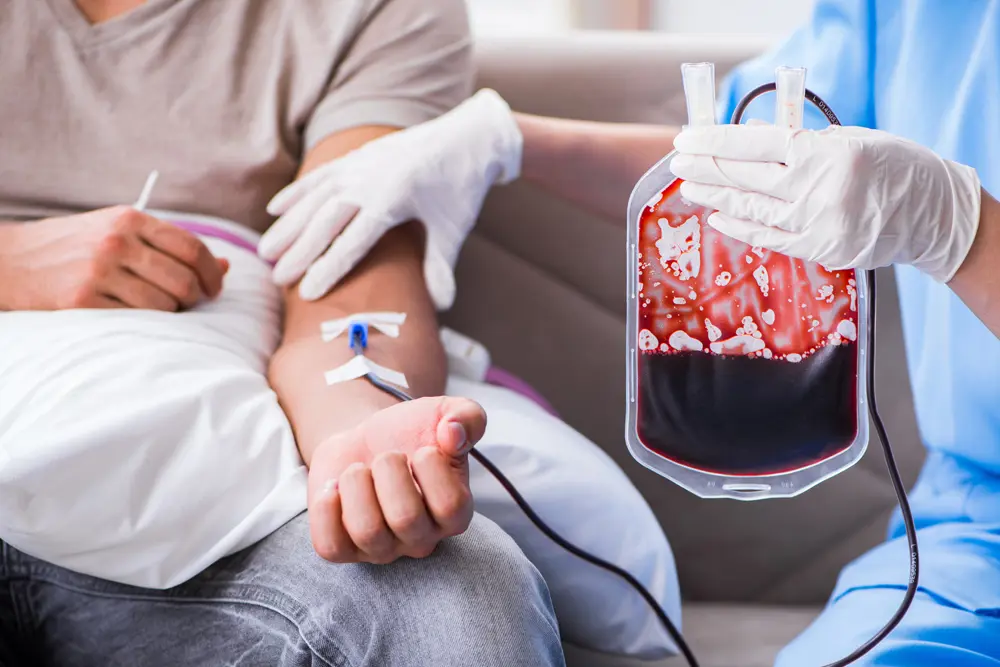
Foto: Shutterstock.
Vi har et flott samarbeid med Blodbanken som gir oss en super service. Selv om selve blodoverføringen ikke tar mer enn 2-4 timer, tar hele prosessen nesten hele dagen. En av foreldrene er med, og de må da få fri fra jobb, og pasienten må være borte fra barnehage eller skole eller hva de gjør.
Under transfusjonen tilsees barnet av lege og også regelmessig av sykepleier. Når barna blir så store at de går på skole, er det viktig at de ikke har stort fravær fra skole og undervisning, og de kan derfor få undervisning på sykehuset. De gjør oppgaver og lekser og bruker transfusjonstiden fornuftig.
Mange av pasientene er litt slappe og slitne når de kommer til blodtransfusjon, så noen liker bare å slappe av med mobiltelefon eller dataspill. Det er ikke plagsomt eller vondt å få blod, så transfusjonen er ikke noe de gruer seg til.
Jernopphopning
I en pose blod er det omtrent en kvart liter blod. En baby veier for eksempel 8 kg, da får de ikke en hel slik pose, da får babyen ikke mer enn cirka 100 ml blod. Når de blir større, og etter hvert som kroppen veier mer, får de mer blod ved blodoverføringene, og senere i barnealder, får de flere poser blod hver gang de får blodoverføring.
I en pose blod er det konsentrerte røde blodlegemer og de inneholder mye jern. Det er like mye jern i en pose blod som en frisk kropp til vanlig suger opp i løpet av et halvt år. Kroppen har ikke noen måte å bli kvitt overflødig jern på.
Så dersom jernet er kommet inni kroppen, blir det der. Og jern i store mengder i kroppen kan skade flere organer som for eksempel hjerte, hjerne, lever, bukspyttkjertel. Dess mer jern, dess større skade.
Før vi visste hvor skadelige jern fra blodoverføringer var, var det en del som døde av disse komplikasjonene i ung voksen alder. Det tar nemlig flere år før det hopes opp så mye jern at det tar skade på organene.
Jernchelerende medisiner
Heldigvis finnes det medisiner som kan tvinge jern ut av kroppen, og vi har tre typer medisiner på markedet, og de kalles med det fine og vanskelige ordet: jernchelerende medisiner.
To av disse medisinene er i tablett form, mens en gis kun som infusjon. Når det gis som infusjon, må pasienten ha en pumpe som gir en kontinuerlig liten dose under huden, og ofte går pumpa gjennom hele natta for å få best effekt.
Den medisinen som gis på denne måten, er brukt i mange år og er god, men det er ganske tungvint for både pasienten og foreldrene. Derfor var vi svært glade for noe over 10 år siden, da to nye jern-chelerende- medisiner kom på markedet i Norge.
Disse kan tas som tabletter, en 3 ganger og en 1 gang om dagen. Det er et stort fremskritt.
Det kan være en vanskelig vurdering å finne ut hvem som skal ha tablettene og hvem som må ha sprøyten, for det er individuelt hvem som har effekt eller bivirkninger av de ulike medisiner. Noen ganger må vi skifte medisiner både en og to ganger, og det kan være litt nedtur hvis en må slutte med tablettene på grunn av bivirkninger eller manglende effekt og gå tilbake til pumpe. Men det hender faktisk av og til.
Kontroller og oppfølgning
Mange pasienter diagnostiseres og kontrolleres jevnlig her ved OUS, også pasienter som tilhører andre barneavdelinger, også fra andre regioner. Vi har derfor etter hvert tilegnet oss spesiell kunnskap og erfaring om disse anemier. Detaljert kunnskap om disse pasientenes jernhusholdning, medisiner, bivirkninger av behandling og organpåvirkning er essensiell, dels fordi sykdommene er sjeldne, og dels fordi skadene kan være store ved feil eller for lite behandling.
Vi har nylig fått godkjennelse for opprettelse av et samtykkebasert dataregister, slik at vi kan følge opp pasientene på en systematisk og svært nøyaktig måte. Dette vil gi oss bedre oversikt over sykdoms- og behandlingsforløpet, og vi håper å få dette frivillige dataregisteret på plass i løpet av høsten.
Internasjonalt samarbeid
Vi samarbeider tett med nordiske og internasjonale kolleger om disse pasientene; for eksempel har vi nordiske møter hvor vi diskuterer felles behandlingsmåter, undersøkelser, handlingsprogram, dataregistre. Vi diskuterer også ofte enkeltpasienter hvor vi ønsker råd og veiledning og anbefaling om undersøkelser og behandling.
Kan disse sykdommene helbredes?
Flere av disse sykdommene kan helbredes ved stamcelletransplantasjon, og ved OUS har vi gjennomført en del slike transplantasjoner med godt resultat. Men det er ofte vanskelig å finne riktig donor, og det kan også være et problem å plukke ut de rette pasientene til transplantasjon.
Riktig gjennomført vil behandlingen som er beskrevet ovenfor, tillate at pasientene kan få et langt liv, men som man kan forstå, representerer de transfusjons-avhengige anemiene en stor belastning å leve med. Vurderingen er derfor vanskelig.
Et annet alternativ i fremtiden vil være genterapi, der man erstatter det syke genet med et friskt gen som derved vil tillate normal bloddannelse. Men dette ligger nok et stykke frem i tid og kan kanskje være tema en annen gang?
Ref.
Handlingsprogram for thalassemi 2007, revidert, 2012, 2016 og 2020 Kvalitetssikret Anne Grete Bechensteen 2020 ved Overlege Marit Hellebostad.
Les mer om behandling av aplastisk anemi ved OUS.
Her kan du lese mer om Barneavdeling for kreft- og blodsykdommer ved OUS.
Tekst av: Anne Grete Bechensteen, seksjonsleder, overlege, Dr. med, Barneavdeling for kreft- og blodsykdommer, BAR, OUS. Foto: Privat og Shutterstock.